योनि स्राव
| योनि स्राव | |
|---|---|
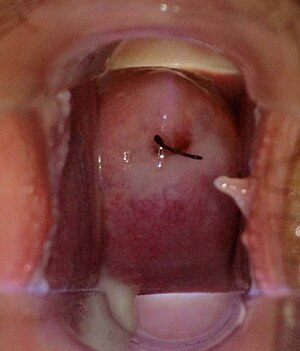 | |
| एक चिकित्सा के दौरान सामान्य योनि और गर्भाशय ग्रीवा स्पेकुलम प्रदर्शन आईयूडी गर्भाशय के उद्घाटन पर तार और योनि की दीवारों पर सामान्य दूधिया सफेद योनि स्राव, गर्भाशय ग्रीवा,और योनि तोरणिका में जमा हो गया। | |
| विशेषज्ञता क्षेत्र | प्रसूतिशास्र |
योनि स्राव तरल, कोशिकाओं और जीवाणुओं का मिश्रण है जो योनि को चिकनाई और सुरक्षा प्रदान करते हैं[1] यह मिश्रण लगातार योनि और गर्भाशय ग्रीवा की कोशिकाओं द्वारा निर्मित होता है, और यह योनि के उद्घाटन के माध्यम से शरीर से बाहर निकलता है। निर्वहन की संरचना, मात्रा और गुणवत्ता व्यक्तियों के बीच भिन्न होती है और मासिक धर्म चक्र के दौरान और यौन और प्रजनन विकास के चरणों में भिन्न हो सकती है।[2] सामान्य योनि स्राव में एक पतली, पानी की स्थिरता या एक मोटी, चिपचिपा स्थिरता हो सकती है, और यह रंग में स्पष्ट या सफेद हो सकता है।[1] सामान्य योनि स्राव बड़ी मात्रा में हो सकता है, लेकिन आमतौर पर एक मजबूत गंध नहीं होता है, न ही यह आमतौर पर खुजली या दर्द से जुड़ा होता है.[2] जबकि अधिकांश डिस्चार्ज को फिजियोलॉजिकल माना जाता है या शरीर के सामान्य कामकाज का प्रतिनिधित्व करता है, डिस्चार्ज में कुछ बदलाव संक्रमण या अन्य रोग प्रक्रियाओं को दर्शा सकते हैं।[3][4] योनि स्राव में परिवर्तन के कारण होने वाले संक्रमणों में योनि खमीर संक्रमण, बैक्टीरियल वेजिनोसिस, और यौन संचारित संक्रमण शामिल हैं.[5] असामान्य योनि स्राव की विशेषताएं कारण के आधार पर भिन्न होती हैं, लेकिन सामान्य विशेषताओं में रंग में बदलाव, एक दुर्गंधयुक्त गंध और संबंधित लक्षण जैसे खुजली, जलन, श्रोणि में दर्द या संभोग के दौरान दर्द शामिल हैं।[6]
सामान्य निर्वहन


सामान्य योनि स्राव गर्भाशय ग्रीवा बलगम, योनि द्रव, योनि और गर्भाशय ग्रीवा की कोशिकाओं और बैक्टीरिया से बना होता है.[1]
योनि स्राव में अधिकांश तरल बलगम गर्भाशय ग्रीवा की ग्रंथियों द्वारा निर्मित होता है।[1][3] बाकी ट्रांसुडेट योनि की दीवारों और ग्रंथियों से स्राव से बना होता है (स्काईस ग्लैंड। स्केन और बार्थोलिन की.[3] ठोस घटक योनि की दीवार और गर्भाशय ग्रीवा से उपकला कोशिकाओं के साथ-साथ कुछ बैक्टीरिया होते हैं जो योनि में प्रवेश करते हैं.[1] योनि में रहने वाले ये जीवाणु आमतौर पर बीमारी का कारण नहीं बनते हैं। वास्तव में, वे लैक्टिक एसिड और हाइड्रोजन पेरोक्साइड जैसे पदार्थों का उत्पादन करके अन्य संक्रामक और आक्रामक बैक्टीरिया से व्यक्ति की रक्षा कर सकते हैं जो अन्य जीवाणुओं के विकास को रोकते हैं।[5] योनि में बैक्टीरिया की सामान्य संरचना (योनि वनस्पति) अलग-अलग हो सकती है, लेकिन लैक्टोबैसिली पर सबसे अधिक हावी है।[1] औसतन, लगभग हैं108 to 109 योनि स्राव के प्रति मिलीलीटर बैक्टीरिया.[1][3]
सामान्य योनि स्राव स्पष्ट, सफेद, या बंद-सफेद है.[1] स्थिरता दूधिया से लेकर अकड़ तक हो सकती है, और गंध आमतौर पर हल्के से गैर-मौजूद है.[1] योनि के सबसे गहरे हिस्से में डिस्चार्ज पूल का अधिकांश हिस्सा ( पीछे का फोर्निक्स)[2] और गुरुत्वाकर्षण बल के साथ एक दिन में शरीर से बाहर निकलता है।[1][3] एक सामान्य प्रजनन-आयु वाली महिला हर दिन 1.5 ग्राम (आधा से एक चम्मच) योनि स्राव पैदा करती है.[1]
यौन उत्तेजना और संभोग के दौरान, योनि में द्रव की मात्रा वृद्धि के कारण बढ़ जाती है योनि के आसपास रक्त वाहिकाओं की। रक्त वाहिकाओं के इस विस्तार से योनि की दीवारों से ट्रांसड्यूट की मात्रा बढ़ जाती है।[3] ट्रांसुडेट में एक तटस्थ पीएच होता है, इसलिए इसके उत्पादन में वृद्धि अस्थायी रूप से योनि पीएच को अधिक तटस्थ होने के लिए स्थानांतरित कर सकती है.[3] वीर्य में एक मूल पीएच होता है और यह 8 घंटे तक योनि की अम्लता को बेअसर कर सकता है।[3]
योनि स्राव की संरचना और मात्रा एक व्यक्ति के रूप में बदलती है जो यौन और प्रजनन विकास के विभिन्न चरणों से गुजरती है.[3]
नवजात
नवजात शिशुओं में, योनि स्राव कभी-कभी जन्म के बाद पहले कुछ दिनों में होता है। यह गर्भाशय में एस्ट्रोजन के संपर्क में आने के कारण होता है। नवजात योनि स्राव श्लेष्म बनावट के साथ सफेद या स्पष्ट हो सकता है, या यह एंडोमेट्रियम के सामान्य क्षणिक बहा से खूनी हो सकता है।[7]
बाल चिकित्सा
यौवन से पहले लड़कियों की योनि पतली होती है और एक अलग बैक्टीरियल वनस्पति होती है।[1][3] यौवन पूर्व लड़कियों में योनि स्राव 6 से 8 तक क्षारीय पीएच के साथ एक तटस्थ के साथ न्यूनतम है।[8] पूर्व-यौवन संबंधी लड़कियों में बैक्टीरिया की आबादी की संरचना का प्रभुत्व है स्टेफिलोकोकस प्रजातियों में, एनारोबेस, एंटरोकोकी की एक श्रृंखला के अलावा, ई ,कोलाई , और लैक्टोबैसिलस।[8]
यौवन
यौवन के दौरान, अंडाशय द्वारा हार्मोन एस्ट्रोजन का निर्माण शुरू हो जाता है।[2] यहां तक कि मासिक धर्म की शुरुआत से पहले (मेनार्चे से 12 महीने पहले), आमतौर पर स्तन कलियों के विकास के समान समय पर।,[3]) योनि स्राव मात्रा में वृद्धि और संरचना में परिवर्तन करता है.[8] एस्ट्रोजेन योनि के ऊतकों को परिपक्व करता है और योनि के उपकला कोशिकाओं द्वारा ग्लाइकोजन के उत्पादन में वृद्धि करता है।[1] योनि नहर में ग्लाइकोजन के ये उच्च स्तर अन्य बैक्टीरिया प्रजातियों पर लैक्टोबैसिली के विकास का समर्थन करते हैं।[1][2] जब लैक्टोबैसिली ग्लाइकोजन का उपयोग खाद्य स्रोत के रूप में करते हैं, तो वे इसे लैक्टिक एसिड में बदल देते हैं।[1][2][3] इसलिए, योनि नहर में लैक्टोबैसिली की प्रबलता एक अधिक अम्लीय वातावरण बनाती है। वास्तव में, यौवन के बाद योनि और योनि स्राव का पीएच 3.5 और 4.7 के बीच होता है।[1]
मासिक धर्म चक्र
योनि स्राव की मात्रा और स्थिरता मासिक धर्म चक्र के साथ बदल जाती है।[9] मासिक धर्म के ठीक बाद के दिनों में, योनि स्राव कम से कम होता है, और इसकी स्थिरता मोटी और चिपचिपी होती है.[10] जब ओव्यूलेशन के करीब पहुंचते हैं, तो बढ़ते एस्ट्रोजन का स्तर योनि स्राव में सहवर्ती वृद्धि का कारण बनता है.[10] डिंबोत्सर्जन पर उत्पादित डिस्चार्ज की मात्रा सीधे मासिक धर्म के बाद उत्पन्न होने वाली मात्रा से 30 गुना अधिक है.[10] इस समय के दौरान रंग और संगति में भी परिवर्तन होता है, जो एक लोचदार स्थिरता के साथ स्पष्ट होता है.[10] ओव्यूलेशन के बाद शरीर के प्रोजेस्टेरोन का स्तर बढ़ जाता है, जो योनि स्राव की मात्रा में कमी का कारण बनता है.[10] निर्वहन की स्थिरता एक बार फिर से मोटी और चिपचिपी और अपारदर्शी रंग में हो जाती है।[10] मासिक धर्म के अंत तक ओव्यूलेशन के अंत से निर्वहन कम होता रहता है, और फिर मासिक धर्म के बाद यह फिर से शुरू होता है.[10]
गर्भावस्था
गर्भावस्था के दौरान, एस्ट्रोजेन और प्रोजेस्टेरोन के शरीर के बढ़े हुए स्तर के परिणामस्वरूप योनि स्राव की मात्रा बढ़ जाती है.[11]डिस्चार्ज आमतौर पर सफेद या थोड़ा ग्रे होता है, और इसमें एक मस्त गंध होती है।[11] गर्भावस्था के सामान्य निर्वहन में रक्त नहीं होता है या खुजली का कारण नहीं होता है।[11] गर्भावस्था में योनि स्राव का पीएच लैक्टिक एसिड के उत्पादन में वृद्धि के कारण सामान्य से अधिक अम्लीय हो जाता है।[11] यह अम्लीय वातावरण कई संक्रमणों से सुरक्षा प्रदान करने में मदद करता है, हालांकि इसके विपरीत यह महिलाओं को योनि खमीर संक्रमण के प्रति अधिक संवेदनशील बनाता है.[11]
रजोनिवृत्ति
रजोनिवृत्ति के साथ आने वाले एस्ट्रोजन के स्तर में गिरावट के साथ, योनि पूर्व-यौवन के समान एक स्थिति में लौट आती है।[7] विशेष रूप से, योनि के ऊतक पतले, कम लोचदार हो जाते हैं; योनि में रक्त का प्रवाह कम हो जाता है; सतह उपकला कोशिकाओं में ग्लाइकोजन कम होता है.[7] ग्लाइकोजन के स्तर में कमी के साथ, योनि वनस्पतियां कम लैक्टोबैसिली को स्थानांतरित करती हैं, और पीएच बाद में 6.0-7.5 की सीमा तक घट जाती है।[7] रजोनिवृत्ति में योनि स्राव की कुल मात्रा घट जाती है। जबकि यह सामान्य है, यह भेदक संभोग के दौरान सूखापन और दर्द के लक्षण पैदा कर सकता है।[12] इन लक्षणों को अक्सर योनि मॉइस्चराइज़र / स्नेहक या योनि हार्मोन क्रीम के साथ इलाज किया जा सकता है।[13]
असामान्य निर्वहन
योनि वनस्पति या पीएच में संक्रमण और असंतुलन सहित कई स्थितियों में असामान्य निर्वहन हो सकता है। कभी-कभी, असामान्य योनि स्राव का एक ज्ञात कारण नहीं हो सकता है। एक अध्ययन में महिलाओं को योनि स्राव या योनि में दुर्गंध के बारे में चिंता के साथ क्लिनिक में पेश किया गया, जिसमें पाया गया कि 34% बैक्टीरियल वेजिनोसिस और 23% योनि कैंडिडिआसिस ( खमीर संक्रमण).[6] 32% रोगियों में क्लैमाइडिया, गोनोरिया, ट्रायकॉमोनास, या जननांग हर्पीस सहित यौन संचारित संक्रमण पाए गए।[6] असामान्य योनि स्राव के कारण का निदान करना मुश्किल हो सकता है, हालांकि पोटेशियम हाइड्रॉक्साइड परीक्षण या योनि पीएच विश्लेषण का उपयोग किया जा सकता है। जब वल्वा पर जलन, जलन, या खुजली के साथ असामान्य डिस्चार्ज होता है, तो इसे वेजेटाइटिस कहा जाता है।.[7] किशोरों और वयस्कों में पैथोलॉजिकल योनि स्राव के सबसे आम कारण नीचे वर्णित हैं।
बैक्टीरियल वेजिनोसिस
बैक्टीरियल वेजिनोसिस (बी.वी.) योनि के वनस्पतियों में बदलाव के कारण होने वाला एक संक्रमण है, जो जीवों के समुदाय को संदर्भित करता है जो योनि में रहते हैं।[14] यह प्रसव उम्र की महिलाओं में रोग संबंधी योनि स्राव का सबसे आम कारण है और 40-50% मामलों में होता है।[15] बी.वी. में, योनि लैक्टोबैसिली नामक एक जीवाणु में कमी का अनुभव करती है, और सबसे प्रमुख प्रमुख गार्डनेरेला वेजिनेलिस के साथ अवायवीय जीवाणुओं की भीड़ में सापेक्ष वृद्धि होती है।.[16] इस असंतुलन का परिणाम बीवी के रोगियों द्वारा अनुभव किए जाने वाले योनि स्राव में होता है.[14] बीवी में डिस्चार्ज में एक मजबूत मजबूत गड़बड़ गंध होती है, जो एनारोबिक बैक्टीरिया में सापेक्ष वृद्धि के कारण होती है। डिस्चार्ज आम तौर पर पतले और भूरे या कभी-कभी हरे रंग का होता है।[14][16] यह कभी-कभी पेशाब के साथ जलन के साथ होता है। खुजली दुर्लभ है।[17] बीवी के लिए अग्रणी योनि वनस्पतियों के विघटन के सटीक कारण पूरी तरह से ज्ञात नहीं हैं।[18] हालांकि, बीवी से जुड़े कारकों में एंटीबायोटिक का उपयोग, असुरक्षित यौन संबंध, वशीकरण और एक अंतर्गर्भाशयी डिवाइस (आईयूडी) का उपयोग करना शामिल है।[19] बीवी में सेक्स की भूमिका अज्ञात है, और बीवी को एसटीआई नहीं माना जाता है।[14] बीवी का निदान एक स्वास्थ्य देखभाल प्रदाता द्वारा किया जाता है जो डिस्चार्ज की उपस्थिति, डिस्चार्ज पीएच> 4.5, माइक्रोस्कोप के नीचे सुराग कोशिकाओं की उपस्थिति और डिस्चार्ज फिश की गंध के आधार पर होता है, जब डिस्चार्ज को स्लाइड पर रखा जाता है और पोटेशियम हाइड्रॉक्साइड के साथ जोड़ा जाता है। ("पूर्ण परीक्षा").[14][16] निदान के लिए स्वर्ण मानक एक ग्राम दाग है जो लैक्टोबैसिली के सापेक्ष कमी और ग्राम नकारात्मक छड़, ग्राम चर छड़, और कोक्सी के एक पॉलीमिक्रोबियल सरणी को दर्शाता है। बीवी का इलाज ओरल या इंट्रावागिनल एंटीबायोटिक्स, या ओरल या इंट्रावागिनल लैक्टोबैसिलस के साथ किया जा सकता है.[20]
योनि खमीर संक्रमण
योनि में कैंडिडा अल्बिकन्स या खमीर के अतिवृद्धि से एक योनि खमीर संक्रमण या योनि कैंडिडिआसिस का परिणाम होता है।.[21] यह एक अपेक्षाकृत आम संक्रमण है, 75% से अधिक महिलाओं को अपने जीवन में किसी समय कम से कम एक खमीर संक्रमण का अनुभव होता है.[22] खमीर संक्रमण के जोखिम कारकों में हाल ही में एंटीबायोटिक का उपयोग, मधुमेह, इम्युनोसुप्रेशन, एस्ट्रोजन के स्तर में वृद्धि, और अंतर्गर्भाशयी उपकरणों, डायाफ्राम या स्पंज सहित कुछ गर्भनिरोधक उपकरणों का उपयोग शामिल है।[21][23] यह यौन संचारित संक्रमण नहीं है। कैंडिडा योनि संक्रमण आम हैं; अनुमानित 75% महिलाओं को अपने जीवनकाल में कम से कम एक खमीर संक्रमण होगा।[23] योनि स्राव हमेशा खमीर संक्रमणों में मौजूद नहीं होता है, लेकिन ऐसा होने पर यह आमतौर पर गंधहीन, गाढ़ा, सफेद और चिपचिपा होता है.[21] योनि की खुजली कैंडिडा वुल्वोवाजिनाइटिस का सबसे आम लक्षण है.[21] महिलाओं को जलन, खराश, जलन, पेशाब के दौरान दर्द या सेक्स के दौरान दर्द भी हो सकता है।[23] कैंडिडा वुलोवोवाजिनाइटिस का निदान माइक्रोस्कोप के तहत योनि से लिए गए एक नमूने को देखकर किया जाता है जो हाइप (खमीर), या एक संस्कृति से पता चलता है।[24] यह ध्यान रखना महत्वपूर्ण है कि ऊपर वर्णित लक्षण अन्य योनि संक्रमणों में मौजूद हो सकते हैं, इसलिए निदान की पुष्टि करने के लिए सूक्ष्म निदान या संस्कृति की आवश्यकता होती है।[23] उपचार इंट्रा-योनि या मौखिक विरोधी कवक दवाओं के साथ है।[23]
त्रिचोमोनास वेजिनाइटिस
ट्राइकोमोनास वेजिनाइटिस एक संक्रमण है जिसे सेक्स के माध्यम से प्राप्त किया जाता है जो योनि स्राव से जुड़ा होता है.[21] इसे लिंग के माध्यम से योनि, योनि से लिंग तक या योनि से योनि तक पहुँचाया जा सकता है।[25] त्रिचोमोनास में निर्वहन आमतौर पर पीले-हरे रंग में होता है।[21]यह कभी-कभी झागदार होता है और इसमें दुर्गंध आ सकती है.[26]अन्य लक्षणों में योनि में जलन या खुजली, पेशाब के साथ दर्द या संभोग के साथ दर्द शामिल हो सकते हैं.[25] ट्राइकोमोनस का निदान माइक्रोस्कोप के तहत डिस्चार्ज के एक नमूने को देखकर किया जाता है, जो ट्राइकोमोनाड्स को स्लाइड पर चलते हुए दिखाता है.[21] हालांकि, ट्रायकॉमोनास के साथ महिलाओं में जीव आमतौर पर केवल 60-80% मामलों में पाया जाता है।[21] डिस्चार्ज या पीसीआर परख की संस्कृति सहित अन्य परीक्षण, जीव का पता लगाने की अधिक संभावना है।[21] उपचार मौखिक एंटीबायोटिक दवाओं के एक बार की खुराक के साथ होता है, सबसे सामान्य रूप से मेट्रोनिडाजोल या टिनिडाज़ोल।[21]
क्लैमाइडिया और गोनोरिया
क्लैमाइडिया और गोनोरिया भी योनि स्राव का कारण बन सकता है, हालांकि इन संक्रमणों से अधिक बार लक्षण पैदा नहीं होते हैं।[26] क्लैमाइडिया में योनि स्राव आमतौर पर मवाद से भरा होता है, लेकिन यह ध्यान रखना महत्वपूर्ण है कि क्लैमाइडिया के लगभग 80% मामलों में कोई निर्वहन नहीं होता है.[26] गोनोरिया भी मवाद से भरे योनि स्राव का कारण हो सकता है, लेकिन गोनोरिया 50% तक मामलों में समान रूप से स्पर्शोन्मुख है.[26]यदि योनि स्राव पेल्विक दर्द के साथ होता है, तो यह पेल्विक इंफ्लेमेटरी डिजीज (पीआईडी) का सूचक होता है, एक ऐसी स्थिति जिसमें बैक्टीरिया प्रजनन पथ में चला जाता है।[26]
अन्य कारण
विदेशी वस्तुएं एक दुर्गंध के साथ पुरानी योनि स्राव का कारण बन सकती हैं.[27] किशोरों और वयस्कों में पाई जाने वाली सामान्य विदेशी वस्तुएं टैम्पोन, टॉयलेट पेपर और यौन उत्तेजना के लिए उपयोग की जाने वाली वस्तुएं हैं।[27]
यौवन से पहले
प्री-प्यूबर्टल महिलाओं में स्त्री रोग विशेषज्ञ के पास जाने का सबसे आम कारण योनि स्राव और योनि की गंध है.[28] यौवन पूर्व लड़कियों में असामान्य योनि स्राव के कारण वयस्कों की तुलना में भिन्न होते हैं और आमतौर पर जीवन शैली के कारकों से संबंधित होते हैं जैसे कठोर साबुन या तंग कपड़ों से जलन.[28] पूर्व-यौवन संबंधी लड़कियों (एस्ट्रोजन की कमी के कारण) की योनि पतली-दीवार वाली होती है और इसमें एक अलग माइक्रोबायोटा होता है; इसके अलावा, पूर्व-यौवन लड़कियों में योनी में जघन बाल की कमी होती है। ये विशेषताएं योनि को जीवाणु संक्रमण के लिए अधिक प्रवण बनाती हैं.[28] पूर्व-यौवन संबंधी लड़कियों में योनि स्राव के लिए आमतौर पर जिम्मेदार बैक्टीरिया अन्य आयु वर्ग के लोगों से अलग होते हैं और इनमें बैक्टेरॉइड्स, पेप्टोस्ट्रेप्टोकोकस और कैंडिडा (खमीर) शामिल हैं। ये मौखिक या फेकल बैक्टीरिया के साथ योनि के उपनिवेशण से प्राप्त कर सकते हैं।[29] यौवन पूर्व लड़कियों में योनि स्राव का एक अन्य कारण एक विदेशी वस्तु की उपस्थिति है जैसे खिलौना या टॉयलेट पेपर का एक टुकड़ा.[27] एक विदेशी शरीर के मामले में, निर्वहन अक्सर खूनी या भूरा होता है.[27]
संदर्भ
- ↑ अ आ इ ई उ ऊ ए ऐ ओ औ क ख ग घ ङ च Beckmann, R.B. (2014). Obstetrics and Gynecology (7th संस्करण). Baltimore, MD: Lippincott Williams & Wilkins. पपृ॰ 260. आई॰ऍस॰बी॰ऍन॰ 9781451144314.
- ↑ अ आ इ ई उ ऊ Hacker, Neville F. (2016). Hacker & Moore's Essentials of Obstetrics and Gynecology (6th संस्करण). Philadelphia, PA: Elsevier. पृ॰ 276. आई॰ऍस॰बी॰ऍन॰ 9781455775583.
- ↑ अ आ इ ई उ ऊ ए ऐ ओ औ क ख Lentz, Gretchen M. (2012). Comprehensive Gynecology (6th संस्करण). Philadelphia, PA: Elsevier. पपृ॰ 532–533. आई॰ऍस॰बी॰ऍन॰ 9780323069861.
- ↑ LeBlond, Richard F. (2015). "Chapter 11". DeGowin's Diagnostic Examination (10th संस्करण). McGraw-Hill Education. आई॰ऍस॰बी॰ऍन॰ 9780071814478.
- ↑ अ आ Rice, Alexandra (2016). "Vaginal Discharge". Obstetrics, Gynaecology & Reproductive Medicine. 26 (11): 317–323. डीओआइ:10.1016/j.ogrm.2016.08.002.
- ↑ अ आ इ Wathne, Bjarne; Holst, Elisabeth; Hovelius, Birgitta; Mårdh, Per-Anders (1994-01-01). "Vaginal discharge - comparison of clinical, laboratory and microbiological findings". Acta Obstetricia et Gynecologica Scandinavica. 73 (10): 802–808. PMID 7817733. आइ॰एस॰एस॰एन॰ 0001-6349. डीओआइ:10.3109/00016349409072509.
- ↑ अ आ इ ई उ Hoffman, Barbara; Schorge, John; Schaffer, Joseph; Halvorson, Lisa; Bradshaw, Karen; Cunningham, F. (2012-04-12). Williams Gynecology, Second Edition. McGraw Hill Professional. आई॰ऍस॰बी॰ऍन॰ 9780071716727.
- ↑ अ आ इ Adams, Hillard, Paula. Practical pediatric and adolescent gynecology. OCLC 841907353.
- ↑ "Age 25 - Entire Cycle | Beautiful Cervix Project". beautifulcervix.com. 2008-12-06. अभिगमन तिथि 2016-12-16.
- ↑ अ आ इ ई उ ऊ ए Reed, Beverly G.; Carr, Bruce R. (2000-01-01). "The Normal Menstrual Cycle and the Control of Ovulation". प्रकाशित De Groot, Leslie J.; Chrousos, George; Dungan, Kathleen; Feingold, Kenneth R.; Grossman, Ashley; Hershman, Jerome M.; Koch, Christian; Korbonits, Márta; McLachlan, Robert (संपा॰). Endotext. South Dartmouth (MA): MDText.com, Inc. PMID 25905282.
- ↑ अ आ इ ई उ Leonard., Lowdermilk, Deitra; E., Perry, Shannon (2006-01-01). Maternity nursing. Mosby Elsevier. OCLC 62759362.
- ↑ 1918-2006., Barber, Hugh R. K. (1988-01-01). Perimenopausal and geriatric gynecology. Macmillan. OCLC 17227383.
- ↑ I., Sokol, Andrew; R., Sokol, Eric (2007-01-01). General gynecology: the requisites in obstetrics and gynecology. Mosby. OCLC 324995697.
- ↑ अ आ इ ई उ Alan H. DeCherney; एवं अन्य (2012). Current diagnosis & treatment: obstetrics & gynecology (11th संस्करण). Stamford, Conn.: Appleton & Lange. आई॰ऍस॰बी॰ऍन॰ 978-0071638562.
- ↑ "CDC - Bacterial Vaginosis Statistics". www.cdc.gov. अभिगमन तिथि 2016-12-16.
- ↑ अ आ इ Keane F, Ison CA, Noble H, Estcourt C (December 2006). "Bacterial vaginosis". Sex Transm Infect. 82 Suppl 4: iv16–8. PMID 17151045. डीओआइ:10.1136/sti.2006.023119. पी॰एम॰सी॰ 2563898.
- ↑ "What are the symptoms of bacterial vaginosis?". www.nichd.nih.gov.
- ↑ "STD Facts - Bacterial Vaginosis". www.cdc.gov. 2019-01-11.
- ↑ "What causes bacterial vaginosis (BV)?". www.nichd.nih.gov.
- ↑ Oduyebo, Oyinlola O.; Anorlu, Rose I.; Ogunsola, Folasade T. (2009). "The effects of antimicrobial treatment on bacterial vaginosis in non-pregnant women | Cochrane". Cochrane Database of Systematic Reviews (3): CD006055. PMID 19588379. डीओआइ:10.1002/14651858.CD006055.pub2.
- ↑ अ आ इ ई उ ऊ ए ऐ ओ औ Usatine R, Smith MA, Mayeaux EJ, Chumley H (2013-04-23). Color Atlas of Family Medicine (2nd संस्करण). New York: McGraw Hill. आई॰ऍस॰बी॰ऍन॰ 978-0071769648.
- ↑ "Genital / vulvovaginal candidiasis (VVC) | Fungal Diseases | CDC". www.cdc.gov. अभिगमन तिथि 2016-12-16.
- ↑ अ आ इ ई उ Barry L. Hainer; Maria V. Gibson (April 2011). "Vaginitis: Diagnosis and Treatment". American Family Physician. 83 (7): 807–815.
- ↑ "Vulvovaginal Candidiasis - 2015 STD Treatment Guidelines". www.cdc.gov. 2019-01-11.
- ↑ अ आ "STD Facts - Trichomoniasis". www.cdc.gov. अभिगमन तिथि 2016-12-04.
- ↑ अ आ इ ई उ Spence, Des; Melville, Catriona (2007-12-01). "Vaginal discharge". BMJ: British Medical Journal. 335 (7630): 1147–1151. PMID 18048541. आइ॰एस॰एस॰एन॰ 0959-8138. डीओआइ:10.1136/bmj.39378.633287.80. पी॰एम॰सी॰ 2099568.
- ↑ अ आ इ ई E., Tintinalli, Judith; Stephan., Stapczynski, J. (2011-01-01). Tintinalli's emergency medicine : a comprehensive study guide. McGraw-Hill. OCLC 646388436.
- ↑ अ आ इ Herriot., Emans, S. Jean; R., Laufer, Marc (2011-01-01). Emans, Laufer, Goldstein's pediatric & adolescent gynecology. Wolters Kluwer Health/Lippincott Williams & Wilkins Health. OCLC 751738201.
- ↑ Rome ES (2012). Vulvovaginitis and other common vulvar disorders in children. Endocr Dev. Endocrine Development. 22. पपृ॰ 72–83. PMID 22846522. आई॰ऍस॰बी॰ऍन॰ 978-3-8055-9336-6. डीओआइ:10.1159/000326634.